Witaj w artykule, który odpowie na jedno z najczęściej zadawanych pytań przez osoby rozpoczynające leczenie nadciśnienia: "Kiedy wreszcie poczuję, że leki działają?". Zrozumienie procesu działania leków na ciśnienie jest kluczowe dla skutecznej terapii i Twojego spokoju. Dowiedz się, czego możesz się spodziewać i kiedy należy skonsultować się z lekarzem, aby czuć się pewnie w procesie leczenia.
Kiedy leki na nadciśnienie zaczynają działać?
- Pierwsze efekty obniżenia ciśnienia mogą pojawić się już po kilku godzinach od zażycia, ale nie jest to pełna stabilizacja.
- Pełna i stabilna kontrola ciśnienia wymaga regularnego stosowania leków przez 2-4 tygodnie, a czasem dłużej.
- Czas działania różni się w zależności od grupy leków np. inhibitory ACE i sartany potrzebują kilku tygodni, diuretyki działają szybciej.
- Kluczowe dla skuteczności są regularność przyjmowania leków, zdrowy styl życia oraz unikanie interakcji z innymi substancjami.
- Proces doboru i "ustawiania" leków jest indywidualny i może trwać od kilku tygodni do nawet kilku miesięcy.
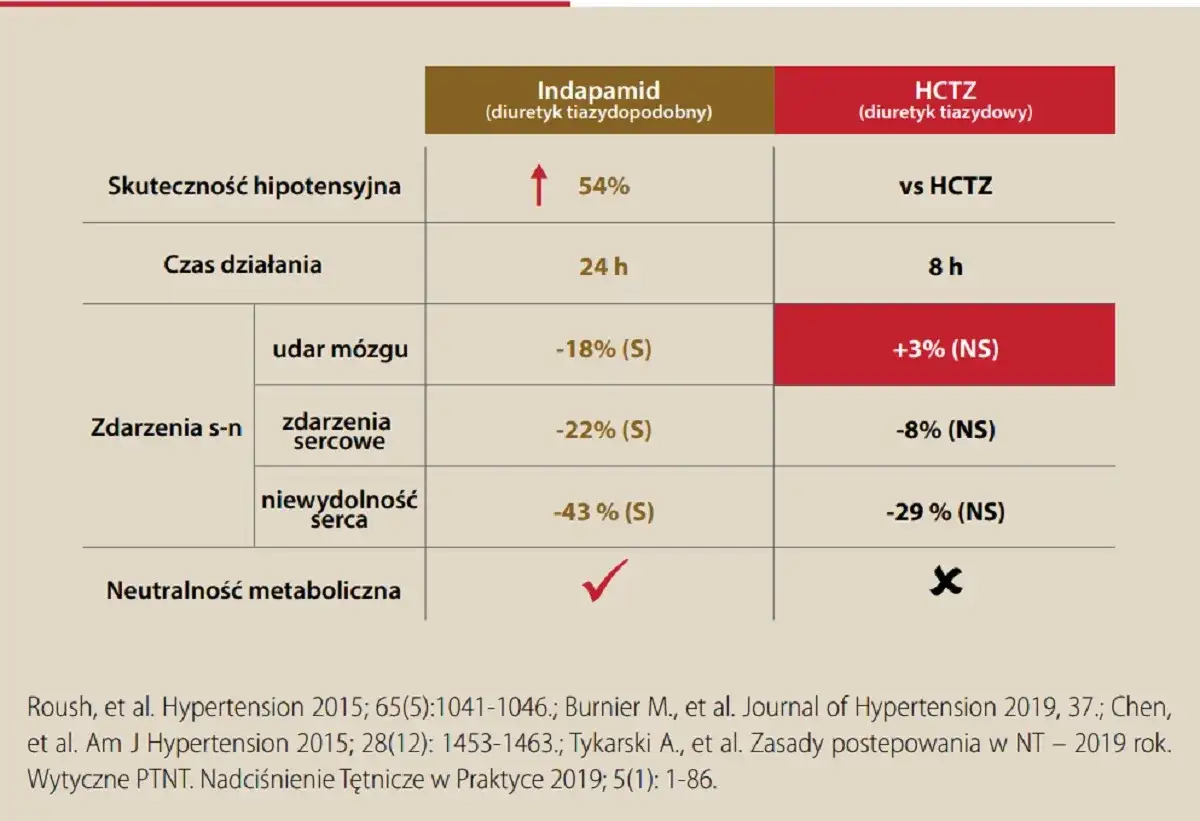
Zaczynasz leczenie nadciśnienia? Wyjaśniamy, kiedy spodziewać się pierwszych efektów
Błyskawiczny efekt czy długi proces? Co musisz wiedzieć o działaniu leków na ciśnienie
Kiedy rozpoczynasz leczenie nadciśnienia, naturalne jest, że oczekujesz natychmiastowej poprawy. W końcu, gdy boli nas głowa, tabletka przeciwbólowa działa niemal od razu. Z lekami na ciśnienie sprawa wygląda jednak nieco inaczej. Nie działają one natychmiastowo w sposób, który odczułbyś jako pełną stabilizację. Pierwsze, odczuwalne efekty, takie jak pewne obniżenie ciśnienia, mogą pojawić się już po kilku godzinach od zażycia pierwszej dawki niektórych preparatów. Jest to jednak zaledwie początek drogi.
Pamiętaj, że celem terapii nadciśnienia nie jest doraźne zbicie ciśnienia, ale jego długoterminowa normalizacja i stabilizacja. To właśnie ten pełny i stabilny efekt terapeutyczny jest kluczowy dla zapobiegania poważnym powikłaniom, takim jak udar mózgu czy zawał serca. Dla wielu popularnych grup leków, takich jak inhibitory konwertazy angiotensyny (ACEI), np. ramipryl, czy sartany (ARB), pełne działanie rozwinie się dopiero w ciągu 2 do 4 tygodni regularnego stosowania. To proces, który wymaga cierpliwości i konsekwencji.
Od pierwszej tabletki do stabilizacji: Jak wygląda typowa ścieżka leczenia?
Typowa ścieżka pacjenta, który rozpoczyna leczenie nadciśnienia, to nie sprint, a raczej maraton. Po przyjęciu pierwszej tabletki, Twój organizm zaczyna adaptować się do nowego leku. Lekarz, przepisując terapię, bierze pod uwagę wiele czynników, ale ostateczny efekt zawsze jest nieco indywidualny. Dlatego tak ważne jest regularne mierzenie ciśnienia w domu i prowadzenie dzienniczka pomiarów.
Proces, który często nazywamy "ustawianiem leków", polega właśnie na tym: lekarz na podstawie Twoich pomiarów, samopoczucia i ewentualnych badań, może modyfikować dawkę lub nawet zmienić lek. To normalne i bardzo indywidualne podejście, które może trwać od kilku tygodni do nawet kilku miesięcy. Nie zniechęcaj się, jeśli początkowo terapia nie przynosi oczekiwanych rezultatów to część procesu szukania optymalnego rozwiązania dla Ciebie. Moim zdaniem, kluczem jest tutaj otwarta komunikacja z lekarzem i zaufanie do jego doświadczenia.
Jak szybko zadziała Twój lek? Czas reakcji w zależności od grupy leków
Różne grupy leków na nadciśnienie działają na różne sposoby i w różnym tempie. Zrozumienie tych różnic pomoże Ci lepiej zrozumieć proces leczenia i uniknąć niepotrzebnego niepokoju.
Inhibitory ACE (np. ramipryl, peryndopryl) i Sartany (np. walsartan): Kiedy widać pełną moc ich działania?
Inhibitory ACE i sartany to dwie bardzo często stosowane grupy leków. Działają one poprzez blokowanie enzymów lub receptorów odpowiedzialnych za zwężanie naczyń krwionośnych, co prowadzi do ich rozszerzenia i obniżenia ciśnienia. Chociaż ich działanie rozpoczyna się stosunkowo szybko, to pełną, stabilną moc obniżającą ciśnienie osiągają zazwyczaj po 2 do 4 tygodniach regularnego stosowania. To czas potrzebny organizmowi na pełną adaptację i optymalizację efektu terapeutycznego.
Beta-blokery (np. bisoprolol, metoprolol): Szybka kontrola tętna, ale co z ciśnieniem?
Beta-blokery są znane z szybkiego wpływu na układ krążenia. Już po pierwszej dawce możesz zauważyć obniżenie tętna i zmniejszenie niepokoju, co dla wielu pacjentów jest bardzo odczuwalne. Ten pośredni wpływ na układ sercowo-naczyniowy może również wpłynąć na obniżenie ciśnienia. Jednakże, podobnie jak w przypadku innych leków, ich optymalny efekt w pełnej i stabilnej kontroli ciśnienia krwi również może pojawić się dopiero po kilku tygodniach regularnego stosowania. Ich rola często polega nie tylko na obniżaniu ciśnienia, ale także na ochronie serca.
Blokery kanału wapniowego: Jak szybko rozszerzają naczynia i obniżają ciśnienie?
Blokery kanału wapniowego działają poprzez rozluźnianie mięśni gładkich naczyń krwionośnych, co prowadzi do ich rozszerzenia i w konsekwencji do obniżenia ciśnienia. Dla niektórych form leków z tej grupy, szczególnie tych o szybkim uwalnianiu, początkowy efekt może być stosunkowo szybki. Niemniej jednak, aby osiągnąć pełną i stabilną kontrolę ciśnienia, niezbędna jest regularność przyjmowania i czas, podobnie jak w przypadku innych grup leków. To nie jest jednorazowe "rozszerzenie", ale utrzymanie naczyń w stanie relaksu.
Diuretyki (leki moczopędne): Błyskawiczny start, ale kiedy osiągają stabilny efekt?
Diuretyki, czyli leki moczopędne, mogą przynieść stosunkowo szybki początkowy spadek ciśnienia. Dzieje się tak, ponieważ zwiększają one wydalanie płynów z organizmu, co zmniejsza objętość krwi i tym samym obniża ciśnienie. Ten efekt może być zauważalny już po kilku dniach. Jednakże, ich długofalowa, stabilna kontrola ciśnienia również rozwija się w czasie, a nie jest natychmiastowa. Organizm musi przystosować się do nowego bilansu płynów, a optymalny efekt utrzymuje się przy regularnym stosowaniu.
Co wpływa na to, jak szybko i skutecznie działa leczenie? Czynniki kluczowe dla powodzenia terapii
Skuteczność leczenia nadciśnienia to nie tylko sam lek, ale także wiele innych czynników, które w znaczący sposób wpływają na to, jak szybko i dobrze terapia zadziała. Zwrócenie uwagi na nie jest tak samo ważne, jak regularne przyjmowanie tabletek.
Regularność to podstawa: Dlaczego pominięcie nawet jednej dawki ma znaczenie?
Moim zdaniem, regularność przyjmowania leków jest absolutnie kluczowa. Leki na nadciśnienie są tak skonstruowane, aby utrzymywać stałe stężenie substancji czynnej w Twoim organizmie. To właśnie to stałe stężenie zapewnia optymalne i nieprzerwane działanie. Pominięcie nawet jednej dawki zaburza ten delikatny balans, co może prowadzić do przejściowego wzrostu ciśnienia i osłabienia efektu terapeutycznego. Wyobraź sobie, że budujesz mur jeśli co jakiś czas zapomnisz położyć cegłę, konstrukcja nie będzie tak stabilna. Podobnie jest z Twoim ciśnieniem.
Twoja dieta i nawyki: Jak sól, alkohol i brak ruchu sabotują działanie tabletek?
Leki to tylko część równania. Twój styl życia ma ogromny wpływ na to, jak skuteczna będzie terapia. Niestety, wiele naszych codziennych nawyków może sabotować działanie nawet najlepszych leków:
- Nadmierne spożycie soli: Sól zatrzymuje wodę w organizmie, co zwiększa objętość krwi i podnosi ciśnienie. Nawet jeśli bierzesz leki, dieta bogata w sól będzie niwelować ich działanie.
- Palenie papierosów: Nikotyna i inne substancje zawarte w papierosach uszkadzają naczynia krwionośne, powodują ich zwężenie i zwiększają ryzyko powikłań sercowo-naczyniowych, co znacząco obciąża układ krążenia.
- Picie alkoholu: Alkohol w nadmiernych ilościach może podnosić ciśnienie krwi i wchodzić w interakcje z niektórymi lekami, osłabiając ich skuteczność lub nasilając skutki uboczne.
- Brak aktywności fizycznej: Regularny ruch pomaga utrzymać zdrową wagę, wzmacnia serce i poprawia elastyczność naczyń krwionośnych, co naturalnie wspiera obniżanie ciśnienia. Brak aktywności pozbawia Cię tego naturalnego wsparcia.
Wprowadzenie zdrowych nawyków to potężny sprzymierzeniec w walce o prawidłowe ciśnienie.
Ukryci wrogowie leczenia: Które popularne leki i suplementy mogą osłabiać terapię?
Interakcje lekowe to kolejny ważny aspekt, na który musimy zwracać uwagę. Niektóre popularne leki, dostępne bez recepty, mogą osłabiać działanie leków na nadciśnienie. Klasycznym przykładem są niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen czy naproksen, które mogą podnosić ciśnienie krwi i zmniejszać skuteczność leków hipotensyjnych. Inne potencjalne "wrogowie" to:
- Niektóre leki na przeziębienie i grypę, szczególnie te zawierające pseudoefedrynę, która zwęża naczynia krwionośne.
- Niektóre suplementy diety i preparaty ziołowe (np. dziurawiec, lukrecja), które mogą wpływać na metabolizm leków.
- Preparaty zawierające duże dawki kofeiny.
Zawsze konsultuj z lekarzem lub farmaceutą każdy nowy lek, suplement czy preparat ziołowy, który zamierzasz przyjmować. To prosta zasada, która może uchronić Cię przed niepożądanymi interakcjami i zapewnić maksymalną skuteczność terapii.
Indywidualna reakcja organizmu: Dlaczego ten sam lek działa inaczej u różnych osób?
To, co działa idealnie u jednego pacjenta, niekoniecznie musi być optymalne dla drugiego. Reakcja na leki jest bardzo indywidualna i zależy od wielu czynników, takich jak wiek, waga, choroby współistniejące, a nawet genetyka. To właśnie dlatego proces "ustawiania" leków jest tak ważny i wymaga czasu. Twój lekarz musi znaleźć lek i dawkę, które będą najlepiej dopasowane do Twojego unikalnego profilu zdrowotnego.
Nie porównuj się z innymi. Jeśli znajomy opowiada, że jego ciśnienie spadło "od razu", a u Ciebie trwa to dłużej, nie martw się. To nie świadczy o nieskuteczności leku, a jedynie o tym, że każdy organizm jest inny i potrzebuje indywidualnego podejścia. Moim zdaniem, to właśnie w tym tkwi sztuka dobrej medycyny w personalizacji terapii.
Mierzę ciśnienie i nie widzę poprawy co robić? Kiedy skontaktować się z lekarzem?
Brak efektu po kilku dniach: Czy to powód do niepokoju?
Jeśli mierzysz ciśnienie po kilku dniach od rozpoczęcia leczenia i nie widzisz znaczącej poprawy, zazwyczaj nie ma powodu do niepokoju. Jak już wspomniałem, pełne efekty większości leków na nadciśnienie pojawiają się dopiero po tygodniach regularnego stosowania. Twój organizm potrzebuje czasu, aby zaadaptować się do leku i aby substancja czynna osiągnęła stabilne stężenie. Kluczowe jest, abyś kontynuował regularne przyjmowanie leków zgodnie z zaleceniami i cierpliwie monitorował ciśnienie. Nie przerywaj leczenia na własną rękę!
Kiedy cierpliwość się kończy: Po jakim czasie brak poprawy powinien skłonić do wizyty u lekarza?
Cierpliwość jest ważna, ale ma swoje granice. Jeśli po 2 do 4 tygodniach konsekwentnego stosowania leków (bez pomijania dawek i z uwzględnieniem zdrowego stylu życia) nadal nie obserwujesz żadnej poprawy, a Twoje ciśnienie pozostaje konsekwentnie wysokie, to jest to sygnał, że należy umówić się na wizytę kontrolną u lekarza. To idealny moment, aby omówić z nim swoje obserwacje i ewentualne modyfikacje leczenia. Lekarz może zdecydować o zmianie dawki, leku lub dodaniu kolejnego preparatu.
Nagłe skoki ciśnienia mimo brania leków: Czy to normalne zjawisko i jak reagować?
Sporadyczne, niewielkie wahania ciśnienia mogą się zdarzyć i zazwyczaj nie są powodem do paniki. Nasze ciśnienie reaguje na stres, wysiłek fizyczny, emocje czy nawet pogodę. Jednakże, jeśli doświadczasz uporczywych lub gwałtownych skoków ciśnienia, które są znacznie wyższe niż zwykle, mimo regularnego przyjmowania leków, to wymaga to pilnej konsultacji medycznej. W takiej sytuacji:
- Zmierz ciśnienie ponownie po kilku minutach odpoczynku.
- Jeśli wynik nadal jest wysoki, skontaktuj się z lekarzem lub pogotowiem, zwłaszcza jeśli towarzyszą temu inne objawy, takie jak silny ból głowy, duszność czy ból w klatce piersiowej.
Nie bagatelizuj takich sygnałów to może być znak, że terapia wymaga pilnej korekty.
Przeczytaj również: E-recepta w Polsce: Twój kompletny przewodnik po zasadach i realizacji
Złe samopoczucie po leku: Jak odróżnić przejściowe skutki uboczne od sygnałów alarmowych?
Na początku leczenia, a czasem po zmianie dawki, możesz odczuwać pewne łagodne działania niepożądane, takie jak lekkie zawroty głowy, zmęczenie, suchy kaszel (szczególnie przy inhibitorach ACE) czy nudności. Wiele z tych objawów jest przejściowych i ustępuje samoistnie po kilku dniach lub tygodniach, gdy organizm przyzwyczai się do leku. Zawsze jednak należy o nich poinformować lekarza na wizycie kontrolnej.
Istnieją jednak objawy, które są "czerwonymi flagami" i wymagają natychmiastowej konsultacji lekarskiej:
- Silny, nagły ból głowy, który nie ustępuje.
- Ból w klatce piersiowej, duszność, kołatanie serca.
- Zaburzenia widzenia, mowy, osłabienie kończyn.
- Obrzęki nóg, twarzy, trudności w oddychaniu (mogą świadczyć o reakcji alergicznej).
- Bardzo niskie ciśnienie (poniżej 90/60 mmHg) z towarzyszącymi objawami, takimi jak omdlenia, silne zawroty głowy.
W przypadku wystąpienia któregokolwiek z tych objawów, niezwłocznie skontaktuj się z lekarzem lub wezwij pomoc medyczną. Twoje zdrowie jest najważniejsze, a szybka reakcja może zapobiec poważnym konsekwencjom.
