Migotanie przedsionków to najczęściej występujące zaburzenie rytmu serca, które znacząco zwiększa ryzyko poważnych powikłań, takich jak udar mózgu. Farmakoterapia odgrywa kluczową rolę w zarządzaniu tym schorzeniem, pomagając nie tylko zapobiegać groźnym konsekwencjom, ale także poprawiając jakość życia pacjentów. Zrozumienie mechanizmów działania leków i ich celów terapeutycznych jest niezwykle ważne dla każdego, kogo dotyczy ta choroba.
Farmakoterapia migotania przedsionków klucz do bezpieczeństwa i kontroli rytmu serca
- Leki przeciwzakrzepowe są absolutnie kluczowe w zapobieganiu udarom mózgu u pacjentów z migotaniem przedsionków.
- W leczeniu migotania przedsionków stosuje się dwie główne strategie: kontrolę częstotliwości rytmu serca (spowalnianie akcji serca) oraz kontrolę rytmu serca (próbę przywrócenia i utrzymania prawidłowego rytmu zatokowego).
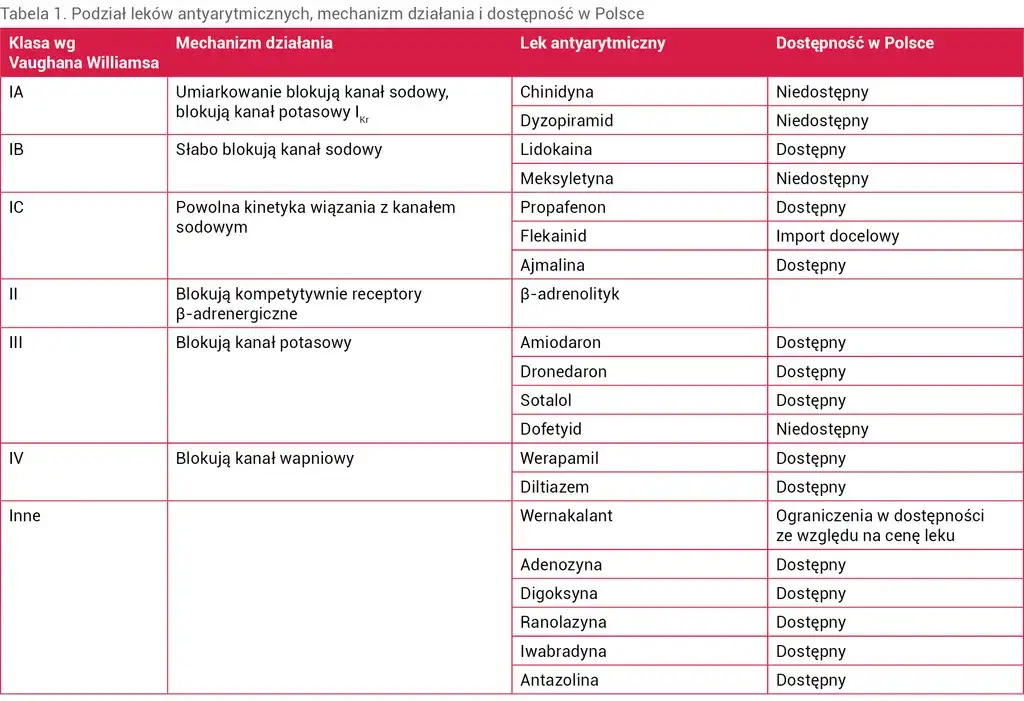
- W zależności od strategii, stosuje się różne grupy leków: do kontroli częstotliwości beta-blokery, antagoniści wapnia, digoksyna; do kontroli rytmu leki antyarytmiczne (np. propafenon, flekainid, amiodaron).
- Profilaktyka przeciwzakrzepowa opiera się na nowych doustnych antykoagulantach (NOAC/DOAC) lub tradycyjnych antagonistach witaminy K (VKA).
- Nie istnieją leki na migotanie przedsionków dostępne bez recepty; wszystkie wymagają konsultacji lekarskiej i wystawienia recepty.
- Dobór terapii jest zawsze indywidualny i zależy od wielu czynników, takich jak wiek, choroby współistniejące i ryzyko powikłań.
Dlaczego leki w migotaniu przedsionków są tak ważne?
Odpowiednie leczenie farmakologiczne migotania przedsionków jest absolutnie podstawowe, ponieważ pozwala na skuteczne zarządzanie tym złożonym schorzeniem. Terapia ma na celu osiągnięcie trzech kluczowych celów, które bezpośrednio wpływają na zdrowie, bezpieczeństwo i komfort życia pacjenta. Każdy z tych celów wymaga zastosowania odpowiednio dobranych grup leków, które omówimy szczegółowo w dalszej części.
Cel nr 1: Ochrona przed najgroźniejszym powikłaniem udarem mózgu
Udar mózgu jest bez wątpienia najgroźniejszym powikłaniem migotania przedsionków. W wyniku nieregularnego rytmu serca i spowolnionego przepływu krwi w przedsionkach mogą powstawać skrzepliny, które następnie mogą zostać wyrzucone do krwiobiegu i zablokować naczynia mózgowe. Leki przeciwzakrzepowe odgrywają tu kluczową rolę ich zadaniem jest zmniejszenie krzepliwości krwi, co znacząco obniża ryzyko tworzenia się tych niebezpiecznych skrzeplin i tym samym chroni przed udarem.
Cel nr 2: Uspokojenie pracy serca i poprawa komfortu życia
Szybkie i nieregularne bicie serca w przebiegu migotania przedsionków może prowadzić do wielu nieprzyjemnych objawów, takich jak kołatanie serca, duszność, zmęczenie czy osłabienie. Leki kontrolujące częstotliwość rytmu serca, czyli tzw. leki zwalniające akcję serca, pomagają przywrócić bardziej stabilny i spokojniejszy rytm pracy serca. Dzięki temu objawy stają się mniej dokuczliwe, a pacjent odczuwa znaczną poprawę komfortu życia i lepszą tolerancję wysiłku.
Cel nr 3: Próba przywrócenia prawidłowego rytmu serca
Chociaż nie zawsze jest to możliwe ani konieczne, lekarze często dążą do przywrócenia i utrzymania prawidłowego rytmu zatokowego serca. Uważa się, że powrót do fizjologicznego rytmu może przynieść dodatkowe korzyści zdrowotne i poprawić samopoczucie pacjenta. W tej strategii kluczową rolę odgrywają leki antyarytmiczne, które mają za zadanie stabilizować elektryczną czynność serca i zapobiegać nawrotom migotania przedsionków.
Leki przeciwzakrzepowe: Twoja tarcza przed udarem
Leki przeciwzakrzepowe to absolutny fundament profilaktyki udaru niedokrwiennego mózgu u osób z migotaniem przedsionków. Ich głównym zadaniem jest zapobieganie tworzeniu się zakrzepów krwi w sercu, które mogłyby następnie dopłynąć do mózgu i spowodować udar. Decyzja o włączeniu tego typu terapii nie jest podejmowana pochopnie; lekarz zawsze indywidualnie ocenia ryzyko udaru u danego pacjenta, biorąc pod uwagę szereg czynników.
Jak lekarz ocenia Twoje ryzyko? Rola skali CHA₂DS₂-VASc
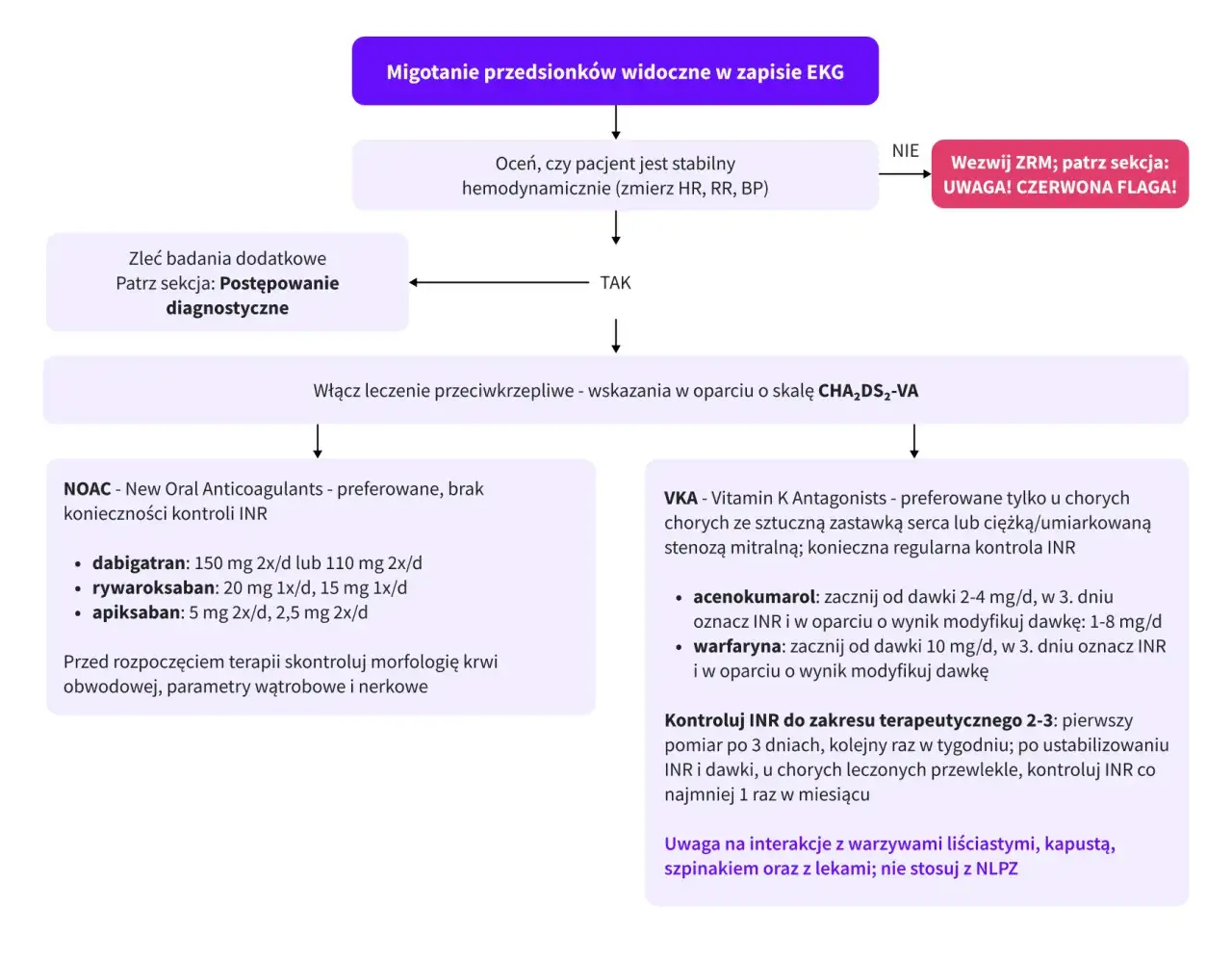
Aby obiektywnie ocenić ryzyko udaru mózgu u pacjenta z migotaniem przedsionków, lekarze posługują się specjalnymi narzędziami, takimi jak skala CHA₂DS₂-VASc. Skala ta uwzględnia takie czynniki jak wiek pacjenta, obecność nadciśnienia tętniczego, cukrzycy, przebytego udaru lub przemijającego ataku niedokrwiennego (TIA), choroby naczyń, a także płeć. Im wyższy wynik w tej skali, tym większe ryzyko udaru, co bezpośrednio przekłada się na decyzję o konieczności włączenia leczenia przeciwzakrzepowego.
Nowoczesna tarcza ochronna: nowe doustne antykoagulanty (NOAC/DOAC)
Obecnie podstawą nowoczesnego leczenia przeciwzakrzepowego w migotaniu przedsionków są nowe doustne antykoagulanty, znane jako NOAC lub DOAC. Do najczęściej stosowanych w Polsce należą rywaroksaban, dabigatran, apiksaban i edoksaban. Leki te są często preferowane nad starszymi preparatami, ponieważ wykazują większe bezpieczeństwo przede wszystkim wiążą się z niższym ryzykiem poważnych krwawień wewnątrzczaszkowych. Dodatkową zaletą jest brak konieczności regularnego monitorowania wskaźnika krzepliwości krwi, zwanego INR, co znacznie ułatwia pacjentom codzienne funkcjonowanie.
Tradycyjne leczenie: antagoniści witaminy K (VKA)
Antagoniści witaminy K (VKA), takie jak acenokumarol czy warfaryna, to grupa leków przeciwzakrzepowych stosowanych od wielu lat. Choć nowoczesne NOAC/DOAC są często wybierane jako terapia pierwszego rzutu, VKA nadal znajdują swoje zastosowanie w specyficznych sytuacjach klinicznych. Najczęściej dotyczy to pacjentów z mechanicznymi zastawkami serca, u których skuteczność i bezpieczeństwo NOAC/DOAC nie zostały jednoznacznie potwierdzone, lub w innych, indywidualnie wskazanych przypadkach. Kluczową cechą leczenia VKA jest konieczność ścisłego monitorowania wskaźnika INR za pomocą regularnych badań krwi. Pozwala to na precyzyjne dostosowanie dawki leku, aby zapewnić optymalny poziom przeciwzakrzepowy i zminimalizować ryzyko krwawień lub zakrzepów.
Kontrola częstotliwości rytmu serca: Pierwsza strategia leczenia
Strategia kontroli częstotliwości rytmu komór jest często stosowana jako pierwsza linia leczenia w migotaniu przedsionków, zwłaszcza gdy głównym problemem pacjenta jest szybkie i męczące bicie serca. Lekarz może zdecydować o spowolnieniu akcji serca, zamiast natychmiastowej próby przywrócenia rytmu zatokowego, gdy celem jest przede wszystkim poprawa komfortu życia pacjenta, złagodzenie objawów takich jak duszność czy kołatanie serca, a także zapewnienie prawidłowego funkcjonowania mięśnia sercowego. W tej strategii wykorzystuje się kilka głównych grup leków.
Beta-blokery (np. Metoprolol, Bisoprolol): najczęściej stosowana grupa leków
Beta-adrenolityki, powszechnie znane jako beta-blokery, stanowią grupę leków pierwszego wyboru w kontroli częstotliwości rytmu serca. Leki takie jak metoprolol, bisoprolol, karwedilol czy nebiwolol działają poprzez spowalnianie akcji serca i zmniejszanie jego siły skurczu, co przekłada się na obniżenie zapotrzebowania mięśnia sercowego na tlen. Są one zazwyczaj dobrze tolerowane i skuteczne w łagodzeniu objawów związanych z przyspieszonym rytmem serca.
Antagoniści wapnia (np. Werapamil, Diltiazem): alternatywa dla wybranych pacjentów
Antagoniści kanałów wapniowych, w szczególności te z grupy niedihydropirydynowej, takie jak werapamil czy diltiazem, stanowią cenną alternatywę terapeutyczną. Są one stosowane, gdy beta-blokery są przeciwwskazane, na przykład z powodu astmy oskrzelowej lub innych chorób układu oddechowego, albo gdy okazują się nieskuteczne. Ważne jest jednak, aby pamiętać, że te leki nie są zalecane u pacjentów cierpiących na niewydolność serca, ponieważ mogą one dodatkowo osłabić funkcję skurczową serca.Digoksyna: wsparcie w leczeniu, zwłaszcza przy niewydolności serca
Digoksyna to lek, który od lat znajduje zastosowanie w kardiologii. W kontekście migotania przedsionków, jej główną rolą jest spowalnianie przewodzenia impulsów w węźle przedsionkowo-komorowym, co pomaga kontrolować częstotliwość rytmu komór. Digoksyna jest szczególnie cenna u pacjentów, którzy oprócz migotania przedsionków cierpią na niewydolność serca, ponieważ może ona poprawić kurczliwość mięśnia sercowego. Zazwyczaj stosuje się ją w skojarzeniu z innymi lekami, takimi jak beta-blokery.
Przywracanie prawidłowego rytmu serca: Druga strategia leczenia
Druga główna strategia terapeutyczna w leczeniu migotania przedsionków koncentruje się na przywróceniu i utrzymaniu prawidłowego, miarowego rytmu zatokowego serca. Celem jest eliminacja migotania przedsionków i powrót do fizjologicznego sposobu pracy serca, co może przynieść pacjentowi ulgę w objawach i potencjalnie zmniejszyć ryzyko niektórych powikłań. Ta strategia jest rozważana zwłaszcza u pacjentów młodszych, z krótszym czasem trwania arytmii lub gdy objawy są bardzo nasilone pomimo kontroli częstotliwości rytmu.
Czym jest kardiowersja farmakologiczna i u kogo się ją stosuje?
Kardiowersja farmakologiczna to procedura polegająca na podaniu leków antyarytmicznych w celu przywrócenia prawidłowego rytmu zatokowego. Jest ona stosowana u pacjentów, u których migotanie przedsionków jest stosunkowo krótkotrwałe, nie ma znaczących chorób serca, a objawy są dokuczliwe. Decyzja o jej zastosowaniu zawsze należy do lekarza, który ocenia potencjalne korzyści i ryzyko związane z leczeniem.
Leki antyarytmiczne: filary strategii kontroli rytmu
Leki antyarytmiczne stanowią trzon strategii kontroli rytmu serca. Ich zadaniem jest stabilizacja elektryczna serca i zapobieganie nieprawidłowym impulsom, które prowadzą do arytmii. Leki te są klasyfikowane w kilku grupach, z których każda ma nieco inny mechanizm działania i zastosowanie. Wybór konkretnego preparatu zależy od wielu czynników, w tym od obecności innych schorzeń kardiologicznych u pacjenta.
Propafenon i flekainid: skuteczne, ale nie dla każdego
Propafenon i flekainid należą do leków antyarytmicznych klasy Ic. Są one bardzo skuteczne w przywracaniu i utrzymywaniu rytmu zatokowego, jednak ich stosowanie jest ograniczone. Zazwyczaj są one przepisywane pacjentom, którzy nie mają istotnej organicznej choroby serca, takiej jak przebyty zawał serca czy niewydolność serca. U osób z uszkodzonym mięśniem sercowym leki te mogą bowiem zwiększać ryzyko groźnych zaburzeń rytmu.
Amiodaron: najsilniejsza broń w walce z arytmią i jej potencjalne skutki uboczne
Amiodaron jest uważany za jeden z najskuteczniejszych leków antyarytmicznych, należący do klasy III. Jest on często stosowany w przypadkach, gdy inne metody leczenia zawiodły lub gdy migotanie przedsionków jest szczególnie uporczywe. Niestety, jego siła działania wiąże się z ryzykiem licznych działań pozasercowych. Amiodaron może wpływać na czynność tarczycy, płuc, wątroby czy skóry, dlatego jego stosowanie wymaga ścisłego monitorowania przez lekarza i regularnych badań kontrolnych.
Dronedaron: nowsza alternatywa o lepszym profilu bezpieczeństwa
Dronedaron jest nowszym lekiem antyarytmicznym klasy III, który został opracowany jako alternatywa dla amiodaronu. Choć może być nieco mniej skuteczny w przywracaniu rytmu zatokowego niż amiodaron, jego główną zaletą jest znacznie lepszy profil bezpieczeństwa. Dronedaron wiąże się z mniejszym ryzykiem działań niepożądanych dotyczących tarczycy i płuc, co czyni go bezpieczniejszym wyborem dla wielu pacjentów, zwłaszcza tych z chorobami współistniejącymi.
Leki na migotanie przedsionków: Czy są dostępne bez recepty?
Odpowiedź na to pytanie jest jednoznaczna: nie, nie istnieją leki przeznaczone do leczenia migotania przedsionków, które można by kupić bez recepty. Wszystkie farmaceutyki omówione w tym artykule zarówno te przeciwzakrzepowe, jak i te kontrolujące częstotliwość lub rytm serca są lekami wydawanymi wyłącznie na receptę. Ich stosowanie wymaga ścisłej diagnostyki i nadzoru lekarskiego.Dlaczego leczenie arytmii zawsze wymaga nadzoru lekarza?
Leczenie migotania przedsionków zawsze wymaga stałego nadzoru lekarza z kilku kluczowych powodów. Po pierwsze, jest to schorzenie złożone, które może prowadzić do poważnych powikłań, takich jak udar mózgu czy niewydolność serca. Po drugie, leki stosowane w terapii migotania przedsionków mają silne działanie i mogą powodować działania niepożądane, które wymagają monitorowania. Po trzecie, dobór odpowiedniej terapii jest wysoce zindywidualizowany i zależy od wielu czynników, które tylko lekarz jest w stanie prawidłowo ocenić.
Rola suplementów (magnez, potas): czy mogą pomóc?
Suplementy diety, takie jak magnez czy potas, odgrywają pewną rolę w ogólnym utrzymaniu zdrowia serca i prawidłowego funkcjonowania układu krążenia. Mogą one wspierać równowagę elektrolitową organizmu, która jest ważna dla prawidłowej pracy serca. Jednakże, należy podkreślić, że suplementy te nie są lekiem na migotanie przedsionków i w żadnym wypadku nie mogą zastąpić zaleconej przez lekarza farmakoterapii. Ich stosowanie, nawet w przypadku stwierdzonych niedoborów, zawsze powinno być skonsultowane z lekarzem prowadzącym, aby uniknąć potencjalnych interakcji lub niepożądanych efektów.
Przeczytaj również: Leki na zapalenie powięzi podeszwy: Skuteczne metody leczenia bólu
Indywidualne podejście: Jak lekarz dobiera leki?
Dobór leków w leczeniu migotania przedsionków jest procesem wysoce indywidualnym. Nie istnieje jedna uniwersalna recepta, która pasowałaby do każdego pacjenta. Lekarz traktuje każdego chorego jako unikalny przypadek i dostosowuje terapię, tworząc ją niczym "szytą na miarę". Decyzje terapeutyczne opierają się na kompleksowej ocenie stanu zdrowia pacjenta, uwzględniającej wiele czynników.
Wpływ chorób współistniejących na wybór leczenia
Choroby współistniejące mają ogromny wpływ na wybór strategii leczenia i konkretnych leków. Przykładowo:
- Niewydolność serca: U pacjentów z niewydolnością serca, zwłaszcza z obniżoną frakcją wyrzutową, niektóre leki antyarytmiczne (np. flekainid, propafenon) są przeciwwskazane. Częściej stosuje się beta-blokery, digoksynę, a także leki kontrolujące rytm serca z klasy III, jak amiodaron, choć z zachowaniem ostrożności.
- Choroba wieńcowa: W przypadku współistniejącej choroby wieńcowej, wybór leków może być modyfikowany, aby zapewnić ochronę przed niedokrwieniem mięśnia sercowego.
- Nadciśnienie tętnicze: Jest to częsta choroba współistniejąca, która sama w sobie zwiększa ryzyko udaru. Kontrola ciśnienia jest kluczowa, a niektóre leki hipotensyjne mogą mieć dodatkowe korzyści w leczeniu migotania przedsionków.
- Cukrzyca: Cukrzyca zwiększa ryzyko powikłań sercowo-naczyniowych, w tym udaru, co wpływa na decyzję o intensywności profilaktyki przeciwzakrzepowej.
- Niewydolność nerek: Wiele leków przeciwzakrzepowych i antyarytmicznych jest wydalanych przez nerki, dlatego ich dawkowanie musi być dostosowane do funkcji nerek, aby uniknąć nadmiernej toksyczności.
Indywidualne podejście kluczem do skutecznej i bezpiecznej terapii
Podsumowując, indywidualne podejście do pacjenta jest absolutnie kluczowe dla zapewnienia skuteczności i bezpieczeństwa terapii migotania przedsionków. Każdy pacjent jest inny, a jego organizm może inaczej reagować na leki. Dlatego tak ważne jest ścisłe przestrzeganie zaleceń lekarza, regularne kontrole i otwarta komunikacja. Pamiętaj, że nigdy nie należy samodzielnie modyfikować dawkowania leków, przerywać ich przyjmowania ani rozpoczynać nowego leczenia bez konsultacji z kardiologiem. Tylko współpraca z lekarzem gwarantuje najlepsze możliwe wyniki leczenia i minimalizuje ryzyko powikłań.
